به نام خدا
سلام به دوستان کنکوری 1401 😊
امیدوارم همگی حالتون خوب باشه.
درسنامه و نکات کامل فصل هفتم زیست یازدهم👈تولید مثل
منطبق با آزمون 6 اسفند
نویسنده: آقای محمدمهدی مقصودی، رتبه 268منطقه 2 کنکور تجربی99 و دانشجوی دندانپزشکی دانشگاه اصفهان
درصد زیست کنکور:79%
با ما همراه باشید😄
قسمت اول
خب میریم سراغ فصل 7 . در اولین شکل کتاب، به بررسی اندام های دستگاه تولیدمثلی مرد می پردازیم:
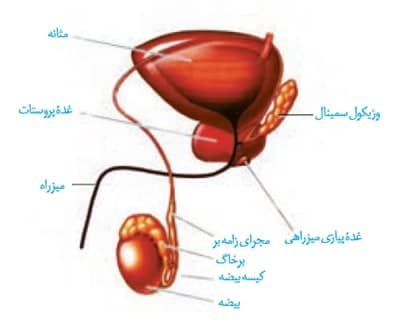
*دستگاه تولیدمثل در مرد، شامل پروستات، دو تا وزیکول سمینال، دو غده پیازی میزراهی، دو بیضه، دو اپدیدیم و دو مجرای زامه بر می باشد.
*از نمای نیمرخ، غدد وزیکول سمینال پشت مجاری اسپرم بر قرار گرفته اند.
*مجرای اسپرم بر با عبور از کنار بالایی مثانه، پس از عبور از بین دو میزنای به پشت مثانه و وزیکول سمینال می روند.
*وزیکول سمینال ها در پشت مثانه و جلوی راست روده قرار گرفته اند.
*غدد پیازی میزراهی در زیر پروستات و نزدیک به ابتدای میزراه قرار گرفته اند.
*دقت کنید اگرچه مثانه در شکل نشان داده شده، ولی مثانه جزو دستگاه تناسلی نیست، بلکه جزو دستگاه ادراری می باشد.
*در جلوی مثانه، استخوان نیم لگن قرار گرفته است و مجرای اسپرم بر از جلوی این استخوان عبور می کند.
*غده پروستات دقیقا در زیر مثانه قرار گرفته است و میزراه که از مثانه منشا می گیرد، از درون پروستات نیز عبور می کند.
*از نظر اندازه غدد دستگاه تولیدمثلی مرد، بیضه ها بیشترین اندازه و غدد پیازی میزراهی کوچکترین اندازه را دارند.
*بیضه و اپیدیدیم به طور کامل درون کیسه بیضه قرار می گیرند ولی فقط بخشی از مجاری اسپرم بر درون کیسه بیضه یافت می شود.
*اسپرم ها از کنار وزیکول سمینال و غدد پیازی میزراهی رد می شوند، اما از درون غده پروستات می توانند عبور کنند.
*همانطور که گفتیم بیضه ها درون کیسه بیضه و پایین تر از حفره شکمی قرار گرفته اند.
*بخش ابتدایی مجرای اسپرم که درون کیسه بیضه قرار گرفته است، نسبت به ادامه آن ضخیم تر می باشد.
*همانند مجرای اسپرم بر، قطر اپیدیدیم نیز روند نزولی دارد، یعنی ابتدای آن قطور تر می باشد.
*مجرای اسپرم بر با مجرای مربوط به وزیکول سیمنال درون غده وزیکول سمینال یکی می شود و مجرای بزرگتر و واحدی را تشکیل می دهد.
*غدد وزیکول سیمنال در پشت مثانه قرار گرفته اند و حفره حفره می باشد.
*ابتدای میزراه درون حفره شکمی می باشد، اما به تدریج از این حفره خارج می شود.
*ترکیب با 4 دهم: تخمدان و بیضه ها جزو غدد درون ریز می باشند. به همین دلیل این غدد دارای مویرگ های درون ریز می باشند.
*ترکیب با 5 دهم: مثانه کیسه ای ماهیچه ای می باشد که ادرار را موقتا ذخیره می کند.
*ترکیب با 5 دهم: در محل اتصال مثانه به میزراه، اسفنکتری وجود دارد که در موقع خروج ادرار باز می شود.
*ترکیب با 5 دهم:در محل ورود ادرار به مثانه، دریچه وجود دارد که حاصل چین خوردگی مخاط مثانه روی میزنای می باشد و مانع بازگشت ادرار به میزنای می شود.
در شکل بعدی، میریم سراغ ساختار درون بیضه و روند اسپرم زایی رو با هم مشاهده می کنیم:
*درون بیضه ها، لوله های اسپرم ساز قرارگرفته اند که پیچ خورده هستند و اسپرم ها را تولید می کنند.
*اسپرم نابالغ تولیدشده وارد لوله پرپیچ و خم اپدیدیم می شود. این لوله در بخش بالایی بیضه قرار گرفته است.
*اپیدیدیم به صورت بخش بخش مشاهده می شود.
*اسپرم بالغ شده پس از اپیدیدیم وارد لوله اسپرم بر می شود. لوله اسپرم بر لوله طویلی است و پیچ و خم های اندکی دارد.
*هم اپیدیدیم و هم لوله اسپرم بر در ابتدای خود نسبت به انتهای خود دارای قطر بیشتری می باشند.
*بیضه ها مانند کلیه ها دارای ناف هستند. شبکه ای از رگ های خونی از ناف بیضه وارد آن می شوند.
*قطر لوله های اسپرم بر و اپیدیدیم از لوله های اسپرم ساز بیشتر می باشد.
*قاعده لوله های اسپرم ساز، به سمت بخش قشری بیضه می باشد.
*درون بیضه توسط تیغه هایی از جنس بافت پیوندی به چندین بخش تقسیم شده است.
*یاخته های بینابینی در اطراف لوله های اسپرم ساز قرار گرفته اند.
*در درون بیضه ها، علاوه بر یاخته های جنسی و یاخته های پیکری که با تقسیمات خود، یاخته های جنسی را می سازند، یاخته هایی با نام سرتولی یافت می شوند.
*یاخته های سرتولی نسبت به دیگر یاخته های موجود در لوله های اسپرم ساز اندازه بیشتری دارند.
*در مقطع عرضی از بیضه ها، لوله های اسپرم ساز به صورت دایره های هم اندازه مشاهده می شوند که در بین اونها، یاخته های بینابینی قرار گرفته اند.
*یاخته های بینابینی، یاخته های هدف هورمون LH هستند که تحت اثر آن، هورمون تستسترون رو می سازند.
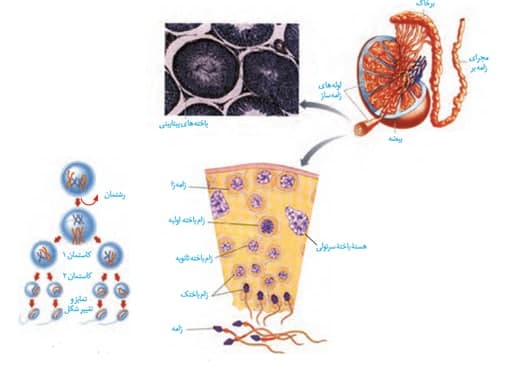
*در نزدیکی سطح خارجی دیواره لوله های اسپرم ساز، اسپرماتوگونی ها قرار گرفته اند.
*اسپرماتوگونی ها دیپلوئید هستند و دارای کروموزوم های دو کروماتیدی اند. این یاخته ها با تقسیم میتوز، یک اسپرماتوگونی و یک یاخته اسپرماتوسیت اولیه تولید می کنند.
*مطابق شکل، یاخته های اسپرماتوگونی هسته های درشت کروی مرکزی دارند.
*اسپرماتوسیت اولیه دیپلوئید و دارای کروموزوم های دو کروماتیدی هست. این یاخته با تقسیم میوز1، دو اسپرماتوسیت ثانویه می سازد.
*اسپرماتوسیت های ثانویه هاپلوئید اما دارای کروموزوم های دو کروماتیدی می باشند.
*اسپرماتوسیت های ثانویه با تقسیم میوز2، اسپرماتید ها را ایجاد می کنند.
*اسپرماتید ها یاخته های هاپلوئید و با کروموزوم های تک کروماتیدی شناخته می شوند.
*اسپرماتید ها با تمایز خود(نه تقسیم)، اسپرم ها را تولید می کنند.
*مطابق شکل، اسپرماتید ها به دو صورت دیده می شوند، آنهایی که هنوز تمایز نیافته اند و آنهایی که از دیواره در حال خارج شدن هستند و حین تمایز می باشند. (در واقع به دو صورت تاژک دار و بدون تاژک دیده می شوند.)
*اسپرماتوسیت های اولیه دارای هسته مشخص تری هستند . در واقع میزان فشردگی کروموزم هایشان واضح تر از بقیه سلول ها می باشد.
*دقت کنید که آخرین یاخته ای که در دیواره لوله های اسپرم ساز یافت می شود، اسپرماتید ها هستند.اسپرم ها در میانه لوله (نه در دیواره) یافت می شوند.
*برای تمایز اسپرماتید ها به اسپرم، مراحل زیر رخ می دهد: 1)ابتدا اسپرماتید ها از هم جدا می شوند. 2)در گام بعدی، تاژک دار می شوند. 3)حجم زیادی از سیتوپلاسم خود را از دست می دهند. 4)هسته آنها فشرده می شود و به صورت مجزا در سر آنها قرار می گیرد. 4)در گام آخر، یاخته حالت کشیده پیدا می کند.
*یاخته های موجود در دیواره لوله های اسپرم ساز با یکدیگر ارتباط سیتوپلاسمی دارند.
*هرچه از اسپرماتوگونی به سمت اسپرماتید می رویم، یاخته ها کوچکتر و هسته آنها متراکم تر می شود.
*سرتولی ها هسته نسبتا درشتی دارند که شکل نامشخصی دارد.
*بعد از تقسیم های میوز رخ داده، تقسیم سیتوپلاسم به صورت ناقص انجام می شود.به دلیل همین ناقص بودن سیتوکینز یاخته ها به یکدیگر متصل می مانند و با هم ارتباط سیتوپلاسمی دارند. در واقع در مرحله تمایز اسپرماتید به اسپرم، این تقسیم کامل می شود.
*اسپرم های موجود در میانه لوله های اسپرم ساز، دارای تاژک می باشد اما قابلیت حرکت ندارد.
*طول تاژک آن دسته از اسپرماتیدهای تاژک دار نسبت به اسپرم ها، کوتاه تر می باشد.
*ترکیب با 1 یازدهم: دسته ای از نوروگلیا ها در تغذیه نورون ها نقش دارند. یاخته های سرتولی نیز نقش مشابهی برای یاخته های جنسی دارند.
*ترکیب با 4 یازدهم:همه سلول های موجود در مسیر اسپرم زایی تحت اثر هورمون های LH و FSH قرار می گیرند.
*ترکیب با 4 یازدهم: ترشحات یاخته سرتولی، نوعی پیک کوتاه برد محسوب می شود.
*ترکیب با 4 یازدهم:هورمون LH از هیپوفیز پیشین ترشح می شود و بر روی یاخته های بینابینی اثر می کند.
*ترکیب با 5 یازدهم: سرتولی ها همانند ماکروفاژ ها، یاخته های دارینه ای، ماستوسیت ها و نوتروفیل ها توانایی بیگانه خواری دارند.
*ترکیب با 6 یازدهم:بین میوز 1 و 2 اینترفازی نداریم. بین این دو میوز، کروموزوم ها همانندسازی نمی کنند.
در این شکل، میخواهیم بریم سراغ ساختار یه دونه اسپرم!
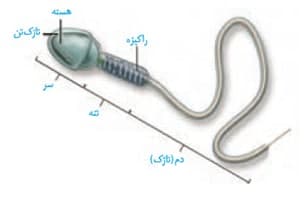
*مطابق شکل، اسپرم انسان از سه بخش سر، تنه و دم تشکیل شده است.
*در قسمت سر، هسته اسپرم قرار گرفته و در جلوی آن، آکروزوم به شکل کلاهکی بر روی آن واقع است.
*هسته اسپرم هاپلوئید و دارای کروموزوم های تک کروماتیدی می باشد.
*آکروزوم حاوی آنزیم های تخریب کننده لایه های اطراف اووسیت ثانویه می باشد.
*در قسمت تنه، میتوکندری های فراوانی دیده می شود که به شکل مارپیچ قرار گرفته اند.
*در قسمت تنه، بخش اعظم را میتوکندری ها پوشش داده اند و تنها مقدار کمی از ماده زمینه ای سیتوپلاسم (سیتوزول) وجود دارد.
*در قسمت دم، تاژک اسپرم که ساختار حرکتی آن است را مشاهده می کنیم.
*در قسمت دم، بخش اعظم توسط تاژک اشغال شده است، در واقع در دم، سیتوپلاسم بسیار اندکی مشاهده می شود.
*در قسمت انتهایی دم اسپرم، بخشی یافت می شود که فاقد غشا می باشد. این قسمت تنها از تاژک تشکیل شده است و ساختار میکروتوبولی دارد.
*با توجه به نکته قبل می توان گفت که تمام بخش های سر، تنه و بخش اعظم دم اسپرم توسط غشای یاخته ای پوشیده شده است.
*سر اسپرم به دلیل قرارگرفتن آکروزوم نسبت به دو بخش دیگر آن حجیم تر می باشد.
*ترکیب با 5 دوازدهم: راکیزه ها، طی تنفس یاخته ای ATP تولید می کنند. اسپرم ها به دلیل فعالیت متابولیسیمی بالایی که دارند، راکیزه های فراوان و پرکاری دارند.
*ترکیب با 6 دوزادهم:راکیزه های موجود در تنه اسپرم مارپیچی شکل هستند. سبزدیسه ها در اسپیروژیر ها نیز به صورت نواری شکل و مارپیچی هستند.
علاوه بر بیضه ها که اندام اصلی دستگاه تولیدمثلی آقایون هستن، اندام های ضمیمه دیگری نیز وجود دارد که در این شکل میخواهیم اونا رو هم یاد بگیریم:
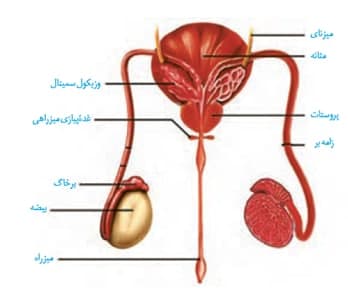
*اندام های ضمیمه دستگاه تولیدمثلی مرد شامل اپیدیدیم، پروستات، وزکول سمینال و غدد پیازی میزراهی می باشد.
*دقت کنید میزنای ها برای ورود با مثانه، از سطح پشتی آن وارد می شوند.
*در این شکل نمای پشتی مثانه دیده می شود. زیرا وزکول سمینال ها دقیقا در پشت مثانه قرار گرفته اند.
*وزیکول سمینال ها از پشت و پروستات از زیر با مثانه در تماس هستند.
*وزیکول سمینال ها توسط دیواره هایی به بخش های متعددی تقسیم شده اند.
*غدد وزیکول سمینال یک جفت هستند و ترشحات خود را که حاوی مقادیر زیادی فروکتوز می باشد را به اسپرم ها اضافه می کنند. فروکتوز در اسپرم ها می سوزد و تولید انرژی می کند.
*غده پروستات به اندازه یک گردو می باشد و مجاری اسپرم بر وارد آن می شوند. علاوه بر مجاری اسپرم بر، مجرای ادراری از مثانه نیز وارد آن می شود. در واقع در آقایون، مجرای ادراری و مجرای اسپرم بر درون پروستات یکی می شوند و مجرای انزالی شکل می گیرد.
*بعد از بیضه ها، پروستات بزرگترین غده موجود در دستگاه تولیدمثلی مردان می باشد.
*پروستات ترشحات مایع شیری رنگ و قلیایی خود را به اسپرم ها اضافه می کند. این مواد قلیایی، مواد اسیدی موجود در مسیر اسپرم به سمت تخمک را خنثی می کنند.
*غدد پیازی میزراهی که به اندازه نخودفرنگی هستند، ترشحات خود را به میانه میزراه وارد می کنند نه ابتدای آن!
*غدد پیازی میزراهی ترشحات قلیایی و روان کننده خود را به میزراه وارد می کنند.
*میزراه دارای دو بخش حجیم شده در خود می باشد. یکی در زیر محل اتصال غددپیازی میزراهی به میزراه و دیگر در نزدیک انتهای میزراه!
*دقت کنید میزراه برخلاف پروستات از درون غدد پیازی میزراهی عبور نمی کند.
*لوله های اسپرم بر، در مسیر حرکت خود ابتدا به سمت پایین می روند و سپس به بالا می روند. مطابق شکل در پشت مثانه، دوباره به سمت پایین حرکت می کنند.
*اسپرم ها از چندین طریق میتونن وارد اپیدیدیم شوند، اما برای خروج از آن، تنها یک راه دارند.
خب خب! رسیدیم به آخر گفتار یک و طبیعتا بررسی تنظیم هورمونی دستگاه تولیدمثلی مردان!
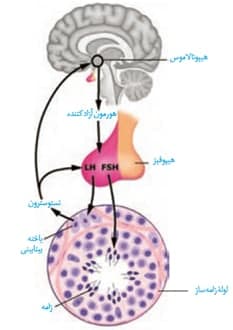
*هیپوتالاموس با ترشح هورمون آزادکننده، منجر به ترشح LH و FSH از هیپوفیز پیشین می شود.
*هردو هورمون FSH و LH، یک هورمون آزادکننده و یک هورمون مهارکننده دارند.
*هورمون FSH بر روی یاخته های سرتولی اثر می کند و اونا رو تحریک میکنه تا تمایز اسپرم ها را تسهیل سازد.
*هورمون LH نیز بر روی یاخته های بینابینی اثر می کند و منجر به ترشح تستسترون از آنها می شود.
*هورمون تستسترون، هم بر روی یاخته های هیپوفیز اثر میکند و هم بر روی هیپوتالاموس. یعنی هم مستقیما باعث کاهش ترشح LH می شوند و هم با اثر بر روی هیپوتالاموس، ترشح هورمون آزادکننده را کاهش می دهند.
*یاخته های بینابینی در خارج و بین لوله های اسپرم ساز قرار گرفته اند اما یاخته های سرتولی درون لوله های اسپرم ساز قرار گرفته اند.
*تستسترون بافت های هدف مختلفی دارد. در واقع سبب تحریک رشد اندام های جنسی و اسپرم زایی و همینطور سبب بروز صفات ثانویه در مردان می شود.
*به طور کلی تنظیم ترشح هورمون های جنسی و دیگر هورمون های مرتبط با دستگاه تولیدمثل مردان با تنظیم بازخوردی منفی انجام می شود.
*یاخته های بینابینی یاخته هایی کشیده و بیضوی با هسته کوچک مرکزی می باشند.
*ترکیب با 3 دهم: هورمون تستسترون با اثر بر حنجره باعث بم و کلفت شدن صدا می شود.
*ترکیب با 2 یازدهم: هورمون تستسترون باعث روئیدن مو در صورت و قسمت های دیگر بدن می شود. با توجه به این نکته می توان گفت که هورمون تستسترون بر ریشه مو تاثیر دارد.
*ترکیب با 4 یازدهم: هورمون تستسترون دارای گیرنده بر روی یاخته های ماهیچه ای و استخوانی می باشد. دقت کنید علاوه بر این هورمون، هورمون های تیروئیدی، پاراتیروئیدی، رشد، انسولین و ... نیز موثر می باشند.
*ترکیب با 4 یازدهم: بخش قشری فوق کلیه، مقدار کمی از هورمون های جنسی را در هر دو جنس ترشح می کند.
*ترکیب با 4 یازدهم: پرولاکتین یکی از هورمون های مترشحه از هیپوفیز پیشین می باشد. این هورمون نیز در تنظیم فرایند های دستگاه تولیدمثل در مردان نقش دارد.
خب، وقتش رسیده که گفتار دوم رو شروع بفرماییم:
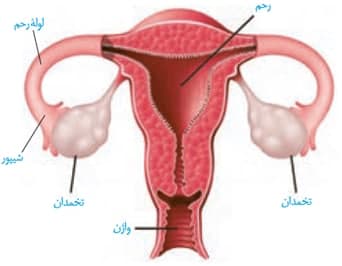
*شکل مقابل نشون دهنده اجزای مختلف دستگاه تولیدمثلی زنان می باشد که شامل یک رحم، یک واژن، دو تخمدان و دو لوله رحم هست.
*تخمدان ها که پایین ترین غدد درون ریز زنان می باشند درون محوطه شکمی قرار گرفته اند.
*مطابق شکل، سطح تخمدان ها دارای برجستگی هایی می باشد. این برجستگی ها به علت فولیکول های در حال رشد تخمدان می باشند.
*تخمدان ها به وسیله یک طناب پیوندی عضلانی به دیواره خارجی رحم متصل می شود.
*هر تخمدان یک نوزاد دختر تازه متولد شده، حاوی حدود یک میلیون اووسیت اولیه می باشد که توسط یاخته های تغذیه کننده احاطه می شود. به مجموعه یک اووسیت اولیه و یاخته های تغذیه کننده اطراف اون، یک فولیکول می گوییم.
*در ارتباط با نکته قبل، مطابق شکل، طناب از سمت بافت ماهیچه ای صاف به دیواره خارجی رحم متصل می شود و از سمت بافت پیوندی به تخمدان متصل می شود.
*ابتدای لوله های رحمی به رحم متصل می باشند و انتهای آنها به تخمدان ها. انتهای آنها دارای زوائد شیپور مانندی می باشند که بر روی تخمدان قرار می گیرند.
*سطح درونی لوله های رحمی توسط بافت پوششی استوانه ای مژکدار پوشیده می شود.
*لوله های رحمی محل ملاقات طبیعی اسپرم و اووسیت ثانویه و در نتیجه تشکیل یاخته تخم می باشد.
*دقت کنید زوائدشیپوری تنها بخشی از هر تخمدان را می پوشانند نه همه آن را.
*رحم، ساختار ماهیچه ای دارد. البته ضخامت بخش های مختلف آن با هم متفاوت هست، به طور مثال در قسمت بالایی و پایینی آن دیواره میانی آن(لایه ماهیچه ای) ضخامت بیشتری دارد.
*رحم در بخش بالایی خود (در محل اتصال لوله های رحمی به رحم)، حالت برآمده دارد.
1) لایه داخلی (اندومتر): این لایه از مخاط مژکدار تشکیل شده است.در بین یاخته های پوششی مفروش کننده آن، غدد مخاطی ای دیده می شوند که سطح درون رحم را مرطوب می سازند.
2) لایه میانی (ماهیچه ای):این لایه از بافت ماهیچه ای صاف تشکیل شده است و قدرت انقباض دارد.
3) لایه بیرونی: این لایه از بافت پیوندی سست تشکیل شده است که درون آن رگ های خونی نیز مشاهده می شود.
*لایه ماهیچه ای بخش پایینی رحم ضخامت زیادی دارد و گردن رحم را ایجاد می کند.
*گردن رحم به سمت واژن باز می شود. مطابق شکل، سطح داخلی واژن دارای فرورفتگی و برآمدگی(چین خورده) های عرضی می باشد.
*در محل اتصال واژن به گردن رحم، دو برآمدگی در سمت راست و چپ مشاهده می شود.
*ترکیب با 2 دهم: صفاق پرده ای می باشد که اندام های درون شکم را از خارج به هم متصل می کند. علاوه بر اندام های دستگاه گوارش که در شکم حضور دارند، اندام هایی مانند تخمدان و لوله های رحمی نیز توسط صفاق پوشیده می شوند.
*ترکیب با 1 دهم:لایه میانی دیواره رحم از بافت ماهیچه ای صاف تشکیل شده است.بافت ماهیچه ای صاف از یاخته های دوکی شکل تک هسته ای ایجاد شده است.
*ترکیب با 1 یازدهم:ماهیچه های رحم تحت تاثیر بخش خودمختار دستگاه عصبی محیطی قرار می گیرند.
*ترکیب با 4 یازدهم:هورمون اکسی توسین در هیپوتالاموس ساخته می شود و به هیپوفیز پسین ختم می شود. این هورمون موجب انقباضات ماهیچه های رحم می شود و تنظیم آن با بازخورد مثبت صورت می گیرد.
*ترکیب با 5 یازدهم:ماده مخاطی در سطح داخلی لوله های تنفسی، گوارشی و ادراری تناسلی وجود دارد. این ساختار جزئی از اولین خط دفاعی بدن به شمار می رود.
در این شکل، میخواهیم بریم تمرکز کنیم روی یک عدد تخمدان و فولیکول های درونش که ببینیم چه اتفاقاتی توش میوفته! شکل بعدیش هم نشون دهنده چرخه تخمدانی هست!
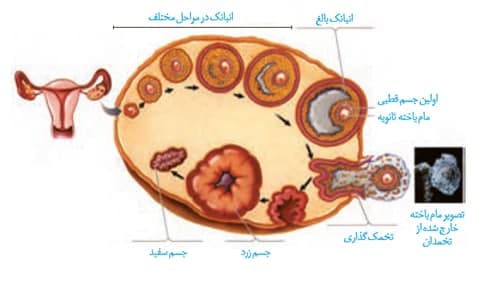
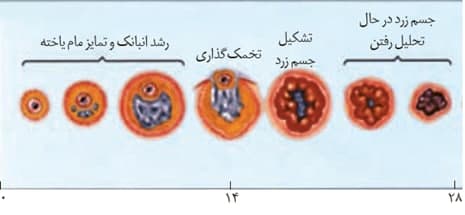
*در طی هر دوره جنسی، یکی از فولیکول ها که نسبت به بقیه رشد بیشتری داشته است، چرخه جنسی را شروع و ادامه می دهد.
*در ابتدای دوره جنسی فولیکول اندازه کوچکی دارد و به تدریج طی روزهای ابتدایی چرخه جنسی اندازه آن افزایش می یابد.
*بزرگ شدن فولیکول به علت تقسیم میتوزی یاخته های تغذیه کننده اطراف اووسیت می باشد. این یاخته های فولیکولی در ابتدای دوره جنسی، هورمون استروژن را ترشح می کنند.
*در ابتدا، اووسیت در مرکز فولیکول قرار گرفته است. اما با رشد فولیکول و یاخته های احاطه کننده اووسیت، اووسیت به کناره فولیکول کشیده می شود.
*در طی رشد و بالغ شدن فولیکول، حفره ای در یک طرف آن ایجاد می شود که به تدریج هلالی شکل می شود و محل قرارگیری مایع درون فولیکول می باشد.
*در فولیکول بالغ، در یک طرف آن اووسیت اولیه مشاهده می شود و در سمت مقابل، مایع درون فولیکول. با افزایش اندازه فولیکول طی دوره جنسی، حجم مایع فولیکولی نیز افزایش می یابد.
*فولیکول نابالغ شامل اووسیت اولیه و تعدادی یاخته تغذیه کننده می باشد. در حالی که فولیکول بالغ، شامل اووسیت ثانویه، اولین جسم قطبی، یاخته های تغذیه کننده و مایع درون فولیکول می باشد.
*طی روند بالغ شدن فولیکول، به تدریج فاصله آن با دیواره تخمدان کاهش می یابد.
*فولیکول بالغ در نهایت به دیواره تخمدان می چسبد و موجب ایجاد برآمدگی در سطح تخمدان می شود.
*در هنگام تخمک گذاری، اووسیت ثانویه، اولین جسم قطبی، تعدادی از یاخته های تغذیه کننده و مایع درون فولیکول از سطح تخمدان خارج می شوند.
*علت اصلی تخمک گذاری در روز 14 افزایش شدید هورمون LH می باشد که در اثر افزایش استروژن در حدود روز 12 چرخه جنسی می باشد. راجب تنظیم هورمونی در ادامه فصل صحبت می کنیم!
*مطابق شکل، اووسیت ثانویه اندازه بسیار بزرگتری نسبت به اولین گویچه قطبی دارد.
*هنگام تخمک گذاری، غشای پایه فولیکول و بخشی از دیواره تخمدان پاره می شود.
*تعدادی از یاخته های تغذیه کننده فولیکول باقی می مانند که در نهایت ابتدا جسم زرد و سپس به جسم سفید تبدیل می شوند.
*جسم زرد تشکیل شده تحت اثر هرمون LH به رشد و افزایش حجم خود ادامه می دهد و دو هورمون استروژن و پروژسترون را ترشح می کند. این هورمون ها، به ویژه پروژسترون، سبب افزایش ضخامت دیواره رحم در دوره دوم چرخه جنسی می شوند. در اثر عملکرد این هورمون ها، رحم برای بارداری احتمالی آماده می شود.
*اگر بارداری رخ دهد، جسم زرد حفظ می شود و تا مدتی به ترشحات هورمونی خود ادامه می دهد. اگر هم رخ ندهد، جسم زرد به تدریج تحلیل می رود و به جسم سفید تبدیل می شود.
*تحلیل رفتن جسم زرد و ترشح نشدن هورمون های استروژن و پروژسترون از آن سبب ناپایداری دیواره داخلی رحم و ریزش آن می شود. این اتفاق موجب رخ دادن قاعدگی در ابتدای چرخه جنسی بعدی می شود.
*بزرگترین ساختار قابل مشاهده درون تخمدان از یک فولیکول، جسم زرد می باشد.
*غشای پایه فولیکول و جسم زرد برخلاف جسم سفید میتونه با غشای پایه خود تخمدان در تماس باشد!
*ترکیب با 4 یازدهم: با توجه به اینکه بخش قشری فوق کلیه میتونه هورمون های استروژن و پروژسترون ترشح کند، مقدار این هورمون ها در حالت طبیعی هیچگاه به صفر نمی رسد.
برای رزرو مشاوره و رفع اشکال درسی و شرکت در کلاس های کنکوری با مشاوران سایت برترها بر روی لینک زیر کلیک کنید یا با شماره تماس 0216463 داخلی1174(حیدریان) تماس بگیرید.
مطالب مرتبط:

